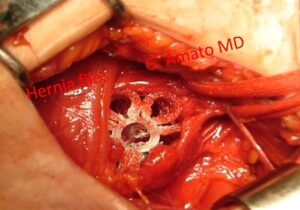
Ernia inguinale
Frequenza:
E’ una patologia molto frequente. Si calcola che in Italia ogni anno 100.000 pazienti vengono operati per ernioplastica inguinale. Interessa quasi esclusivamente gli uomini, dall’età neonatale a quella adulta.
Eziologia:

Il libro sulla patogenesi delle ernie inguinali pubblicato dal Prof. Amato
https://link.springer.com/book/10.1007/978-3-030-95224-2
Il Prof. Amato ha intrapreso una approfondita attività di ricerca sulla fisiopatologia della regione inguinale finalizzata all’accertamento della genesi della malattia da protrusione viscerale. Questi studi, eseguiti su pazienti ed su cadaveri, nel corso degli anni hanno prodotto una gran mole di evidenze scientifiche poi pubblicate in una lunga serie di articoli scientifici sulle più prestigiose riviste internazionali. Nel corso di tali studi è stata evidenziata in soggetti affetti da ernia la presenza di alterazioni degenerative a carico dei tessuti regione inguinale. Tali lesioni degenerative, di tipologia compatibile al danno da compressione cronica, interessano tutte le strutture inguinali: muscoli, arterie, vene, nervi. (1 – 6) Grazie a queste risultanze scientifiche possiamo oggi affermare che l’ernia inguinale è una malattia degenerativa a carico dei tessuti della regione inguinale.
Classificazione delle ernie inguinali:
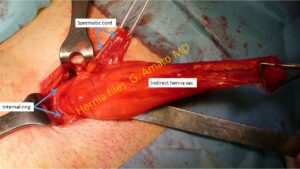
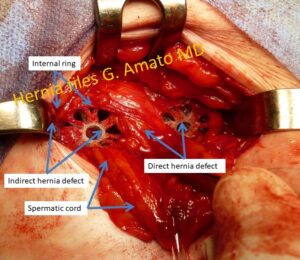
- Ernia inguinale indiretta o obliqua esterna.
E’ la più frequente. Il sacco erniario protrude dalla fossa inguinale laterale attraverso l’orificio inguinale interno. Può accompagnarsi a lipomi preperitoneali che sono relativamente frequenti.
- Ernia inguinale congenita. E’ sempre una ernia indiretta perché fouriesce attraverso l’orificio inguinale interno. E’ causata dalla mancata obliterazione dopo la nascita del dotto peritoneo-vaginale. A causa di ciò i visceri erniati sono a diretto contatto con il testicolo. In genere queste ernie sono evidenti dopo poche settimane dal parto e vengono risolte chirurgicamente senza protesi, legando e recidendo il dotto peritoneo-vaginale all’altezza dell’orificio inguinale interno. Nel bambino possono facilmente causare lo strozzamento del viscere erniato, per cui è consigliabile l’intervento in tempi brevi dopo la diagnosi. Nell’adulto queste ernie sono meno frequenti e possono essere diagnosticate solo in corso di intervento chirurgico.
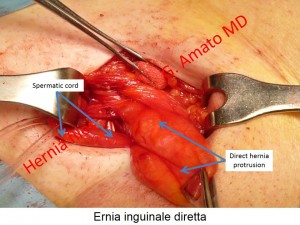
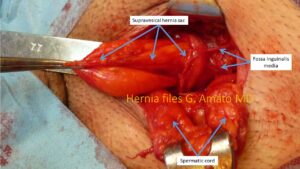
- Ernia inguinale diretta. La protrusione si fa strada attraverso la fossa inguinale media. Dopo l’ernia indiretta è il tipo di ernia inguinale più frequente
- Ernia sella fossa sopravescicale.
Fuoriesce dalla fossa sopravescicale, la più mediale delle tre fosse inguinali. Di solito si presenta come una estroflessione diverticolare che si dirige verso il canale inguinale. Spesso misconosciuta, viene scambiata per ernia diretta da chirurghi meno esperti. Ha una maggiore tendenza all’intasamento e allo strozzamento perché il forame erniario è limitato dal rigido legamento ombelicale.
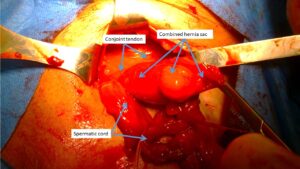
- Ernia inguinale combinata. In genere di dimensioni voluminose. E’ conseguente alla confluenza di
protrusioni erniarie interessanti più fosse inguinali. Si distinguono in ernie combinate bicomponenti e tri-componenti. Le bicomponenti sono protrusioni che interessano due fosse inguinali contigue. Possono essere composte dalla confluenza di ernie dirette + indirette (fossa media + fossa laterale) oppure dirette + sopravescicali (fossa media + fossa sopravescicale). Le combinate tri-componenti sono protrusioni derivanti dal totale disfacimento del pavimento inguinale ed interessano tutte e tre le fosse inguinali, la sopravescicale, la media e la laterale. Le ernie combinate sono le più difficili da trattare e hanno il più alto tasso di recidive.
- Ernia inguinoscrotale. Si ha quando la protrusione erniaria (diretta, indiretta o combinata)
raggiunge lo scroto e si pone a contatto con la tunica vaginale che ricopre il testicolo. In genere è un’ernia molto voluminosa. Può causare danni da compressione al testicolo, spesso evidenziato dalla presenza di accumulo di liquido sieroso nella sacca testicolare (idrocele). Relativamente frequente è lo strozzamento di questo tipo di ernie. E’ pertanto consigliabile l’intervento prima che il quadro si complichi ulteriormente.
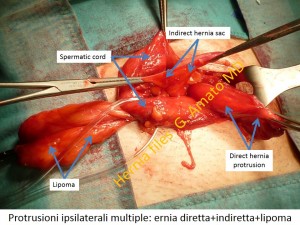
- Ernie ipsilaterali multiple. Una variante delle protrusioni erniarie inguinali relativamente frequente interessante circa il 12% di tutte le ernie inguinali. E’ caratterizzata dalla presenza di plurime protrusioni separate una dall’altra, ma insistenti nella stessa regione inguinale. Possono essere plurime indirette (due o più sacchi erniari che fuoriescono dall’orificio inguinale interno), multiple ipsilaterali (indiretta + diretta, diretta + fossa sopravescicale o indiretta + fossa sopravescicale) oppure triple: tre ernie singole separate una dall’altra e protrudenti dalle tre fosse inguinali: la sopravescicale, la media e la laterale. E’ un’evenienza molto insidiosa in quanto a volte le protrusioni sono di piccole dimensioni e ben mimetizzate tra il grasso e le aderenze del pavimento inguinale. Se non vengono reperite nel corso dell’intervento, queste protrusioni in poco tempo possono aumentare di volume e causare gli stessi sintomi dell’ernia recidiva con dolore, discomfort. In questi casi è necessario reintervenire chirurgicamente. Si pensa che alcune ernie recidive non sono altro che ernie ipsilaterali multiple “dimenticate” nel corso del primo intervento.
Terapia:
L’unico modo di curare l’ernia inguinale è l’intervento chirurgico, che va programmato prima che la protrusione aumenti di volume complicando il quadro clinico. Infatti col passare del tempo le dimensioni dell’ernia aumentano e, contestualmente, anche la possibilità di complicanze come l’intasamento o lo strozzamento. Queste complicanze sono molto pericolose e interessano circa il 10% dei pazienti. In questi casi si verifica un’incarcerazione del viscere contenuto nell’ernia (di solito un’ansa intestinale) che, se non può più essere riposto nella cavità addominale, può andare incontro a necrosi con conseguente peritonite. In caso di strozzamento è d’obbligo un intervento d’urgenza con elevati rischi di complicanze postoperatorie ed una mortalità relativamente elevata.
Tecniche chirurgiche e materiali
Nel corso degli anni sono state elaborate numerose tecniche per la cura dell’ernia. La più antica, praticata fino a ben oltre la metà del secolo scorso, prende il nome da Edoardo Bassini, professore dell’università di Padova. Nel 1884 Bassini mise a punto una tecnica di riparazione erniaria mediante ricostruzione dell’apparato miotendineo inguinale mediante plastica muscolo-aponeurotica. Nel corso dei decenni questa tecnica subì molte varianti, tra le più note quelle di Shouldice e Mc Vay. Queste tecniche chirurgiche, basate su uno o più strati di sutura tra la muscolatura, fascia trasversale e legamento inguinale in ambito scientifico vengono indicati come “pure tissue repair”. L’era del trattamento con protesi iniziò nel 1959 con Usher, che per primo utilizzò una retina di materiale sintetico biocompatibile per coprire l’orificio erniario confidando nella reazione da corpo estraneo indotta dalla protesi per rinforzare la parete inguinale. Successivamente Lichtenstein perfezionò questa procedura chirurgica standardizzando la tecnica e fissando le protesi con punti di sutura. Un ulteriore apporto innovativo è stato conseguito con Trabucco che, oltre a coprire la breccia erniaria con una protesi presagomata non fissata, inseriva nell’orificio erniario un “tappo” (plug). Tuttavia, tutte le tecniche descritte sono state sviluppate senza una adeguata conoscenza della patogenesi dell’ernia. I metodi utilizzati fino ad oggi non prendono in considerazione la fisiologia della regione inguinale e, poiché utilizzano sistemi di fissaggio (punti di sutura o simili) che non rispettano la cinetica della parete addominale. Il fissaggio delle protesi risulta palesemente anti-fisiologico considerando che la regione inguinale è sottoposta ad elevate tensioni dinamiche ed è tra le più mobili del corpo. Le protesi sono in genere composte da polipropilene e sono abbastanza sottili. Il concetto di trattamento con queste protesi piane è basato sulla teoria del rinforzo dei tessuti inguinali grazie alla risposta biologica da parte dell’organismo che provoca una crescita nella protesi di una placca fibrosa cicatriziale (in pratica una piastra di tessuto calloso). Dopo i primi 6 mesi dall’impianto le protesi si raggrinziscono contraendosi e perdendo fino al 30% di superficie. 70% nel caso dei plug. (1- 6)
Le protesi erniarie sono statiche, non partecipano ai movimenti, ciononostante vengono posizionate dal chirurgo in una zona tra le più mobili del corpo e per evitare di migrare devono essere fissate. Le protesi fissate in vario modo alla muscolatura, non assecondano la mobilità dei muscoli dell’inguine, anzi la ostacolano provocando una risposta cicatriziale che fa irrigidire il tessuto della protesi indurendola. La crescita di materiale fibroso causato dalla risposta biologica al materiale protesico incontrollata e spesso deborda oltre la protesi. Questa proliferazione incontrollata può inglobare e comprimere anche i sensibilissimi nervi inguinali. Ciò, oltre a generare fastidio, in alcuni casi può provocare la temutissima sindrome da dolore cronico. Le ultime ricerche cliniche evidenziano una percentuale che varia dal 15 al 20% dei casi la persistenza di dolore cronico come complicanza dell’intervento di ernioplastica inguinale. (7 – 12)
Anche se, a prima vista, potrebbe sembrare una percentuale bassa, ciò significa che su circa 100.000 interventi di ernia inguinale eseguiti ogni anno in Italia, da 15.000 a 20.000 persone soffriranno ogni anno di dolore cronico, cioè permanente.
Accanto a questa temibile complicanza, vi sono altre complicanze come emorragie, ematomi, dislocazioni della protesi, recidive. Buona parte di queste complicanze sono conseguenti alla scarsa qualità del tessuto incorporato nella protesi o al fissaggio con punti di sutura, che opponendosi alla mobilità dei muscoli ne lacerano i tessuti.
Tutte queste condizioni sono, in vario grado, invalidanti ed hanno impatto negativo sulla qualità della vita dei pazienti.
Oggi, in alternativa ai sistemi convenzionali, è possibile utilizzare un dispositivo che promuove la ricrescita di tessuti sani nella zona in cui si trovava l’ernia, ripristinando nelle strutture della parete addominale una condizione prossima a quella normale. Il rientro a casa, di norma, è previsto in giornata. La ripresa delle normali attività avviene, di regola, dopo la prima settimana dall’intervento.
Il concetto di terapia per l’ernia inguinale con lo scaffold dinamico rigenerativo 3D ProFlor
https://youtu.be/bB4wPwfIhsE
Il Prof. Giuseppe Amato in questi anni ha approfondito gli studi sulla genesi della malattia erniaria.
Gli studi scientifici degli ultimi decenni si sono soffermati sugli effetti dell’ernia inguinale, senza indagare sulle cause che portano alla manifestazione della malattia ed ai relativi sintomi. Si è quindi assistito ad un moltiplicarsi di vari tipi di protesi, tutte progettate per rattoppare la zona aperta alla protrusione dei visceri.
Gli studi di anatomia funzionale e le ricerche istologiche eseguite dal del Prof. Amato, evidenziano una degenerazione dei tessuti della regione inguinale e dimostrano come questa degenerazione sia la causa dell’insorgere della patologia. Questi studi, protrattisi per diversi anni, sono stati eseguiti anche in collaborazione con la Clinica di Anatomia Patologica dell’Università di Trieste diretta dal Prof. Furio Silvestri e coordinate dalla Prof.sa Rossana Bussani e con il supporto del Prof. Vito Rodolico afferente al dipartimento di Anatomia Patologica dell’Università di Palermo. (13 – 21)
Lavorando quindi sul concetto di rigenerazione dei tessuti, come soluzione del problema, il Prof. Amato ha sviluppato uno Scaffold Dinamico 3D ProFlor che, inserito nel difetto erniario lo oblitera. Inoltre, contrariamente alle protesi convenzionali, muovendosi in sintonia coi movimenti delle strutture muscolari circostanti, stimola una rivoluzionaria rigenerazione tissutale. Pur essendo lo scaffold dinamico 3D ProFlor costituito dallo stesso materiale delle protesi statiche (polipropilene) è proprio la sua particolare conformazione strutturale che lo porta ad assecondare (compliance) i movimenti dei muscoli in cui è inserito. E’ proprio questa compliance dinamica ad indurre una differente risposta biologica. In sostanza, invece della crescita di una placca fibrotica cicatriziale tipica delle protesi convenzionali, si ha la ricrescita delle strutture che caratterizzano la regione inguinale già degenerate dalla patologia erniaria. Lo studio sperimentale che comprova questi dati è già stato scientificamente validato e pubblicato. (22 – 24) Questa vera e propria rigenerazione è conseguente al continuo movimento della scaffold dinamico 3D che, inserito nel contesto altamente dinamico della regione inguinale, con i suoi movimenti in armonia con la muscolatura inguinale richiama fattori di crescita per la rigenerazione di tutti i componenti della parete inguinale. I fattori di crescita muscolari, nervosi e vascolari che partecipano alla azione rigenerativa sono stati identificati nel corso di approfondite ricerche i cui risultati sono stati pubblicati in riviste scientifiche ad alto fattore di impatto. (25 – 27)
Risposta biologica ai dispositivi erniari: un dato su cui riflettere
Le caratteristiche dei tessuti neoformati all’interno dello scaffold dinamico rigenerativo 3D ProFlor sono del tutto simili a quelle presenti nella parete addominale in particolare strutture muscolari complete in tutti i suoi componenti. La rigenerazione di nuove fibre muscolari è accompagnata dalla crescita di elementi vascolari (arterie e vene) e strutture nervose mature che fungono da supporto all’attività di contrazione e rilasciamento tipica dei muscoli normalmente presenti nella parete addominale. In sostanza, nel contesto dello scaffold dinamico 3D ProFlor si ha una vera e propria ricrescita di tutti gli elementi normalmente presenti nella regione inguinale ma scomparsi perché dissolti dalla malattia erniaria. Questo processo di rigenerazione tissutale nello scaffold dinamico ProFlor è attivato dalla partecipazione di fattori di crescita muscolari, vascolari e nervosi la cui presenza è stata ampiamente documentata nelle varie fasi post-impianto. (27 – 31). In particolare, la crescita di nuove cellule muscolari all’interno dello scaffold dinamico 3D è stata documentata e monitorata nel breve, medio e lungo termine in un altro articolo scientifico pubblicato. (28) Contemporaneamente allo sviluppo di strutture muscolari, un’altra ricerca scientifica ha dimostrato all’interno del ProFlor la presenza di strutture nervose complete in tutti i suoi componenti che continuano a crescere fino ad una completa maturazione entro 6 mesi dall’impianto. (29) Un’altra ricerca scientifica condotta dal Prof. Amato riguarda il confronto tra la risposta biologica nello scaffold dinamico 3D ProFlor comparata a quella delle protesi convenzionali. (27) I risultati di questa ricerca sono molto interessanti e mettono in evidenza come nelle protesi statiche convenzionali il tessuto di incorporazione è composto da elementi che nel tempo portano ad un raggrinzimento della protesi che risulta infiltrata da infiammazione cronica ed indurita da fibre anelastiche quasi prive di supporto vascolare. Al contrario, nello scaffold dinamico nelle fasi post impianto si evidenzia la progressiva crescita di nuovi muscoli, arterie, vene e nervi in un contesto di connettivo lasso e ben idratato. In pratica, sono presenti tutti gli elementi tissutali specializzati tipici della parete inguinale che dopo pochi mesi assumono le caratteristiche di elementi cellulari maturi del tutto simili a quelli normali. Queste enormi differenze nella risposta biologica tra i due tipi di dispositivi dovrebbero far riflettere i pazienti che devono affrontare un intervento di ernioplastica.
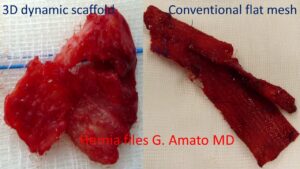
Differenza della risposta biologica tra lo scaffold 3D ProFlor, inglobato da tessuto carnoso e protesi piana convenzionale, deformata da un rigido callo cicatriziale
Nella foto qui a lato si dimostra chiaramente la differente risposta biologica dello scaffold dinamico 3D ProFlor confrontata con una protesi statica convenzionale. Le foto ritraggono una biopsia dello scaffold dinamico 3D ed una protesi espiantata per recidiva entrambe 8 mesi dopo l’impianto. La struttura dello scaffold ProFlor non è più riconoscibile perché inglobata da carne viva. La protesi convenzionale statica appare invece come un ammasso informe di tessuto ripiegato e indurito da callo cicatriziale. La differenza è notevole: carne rigenerata contro un pezzo di stoffa indurita!
Spetta ai pazienti la decisione se fare impiantare nel proprio corpo una dispositivo per la cura dell’ernia che dopo pochi mesi darà luogo ad un conglomerato amorfo di materiale plastico misto a un callo cicatriziale infiltrato da reazione infiammatoria. Oppure, optare per uno scaffold rigenerativo che promuove una risposta probiotica che porta alla crescita di tessuto carnoso vitale e ben vascolarizzato rigenerando la barriera inguinale.. Questo è ciò che avviene utilizzando lo scaffold rigenerativo ProFlor.
La tecnica di riparazione dinamica per l’ernia inguinale con lo scaffold 3D ProFlor:
La procedura chirurgica: approccio open e laparoscopico
https://youtu.be/OKV-fglkBN4
Caratteristiche, procedura chirurgica e dati clinici:
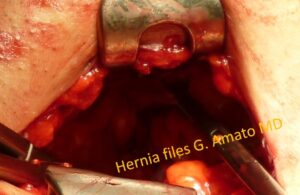
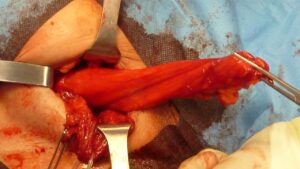
Pavimento inguinale totalmente demolito da una protrusione erniaria combinata tri-componente ridotta con una pinza in cavità addominale
La tecnica chirurgica con lo scaffold dinamico 3D ProFlor contempla sia la procedura open anteriore che laparoscopica. Per quanto riguarda la tecnica per via open, nella quasi totalità dei casi l’intervento chirurgico è eseguito in anestesia locale, e consente la dimissione del paziente poche ore dopo l’operazione (day surgery). (33 – 35) La preparazione del paziente e le parti dell’intervento precedenti il posizionamento della protesi seguono la normale routine di preferenza del chirurgo. Nel caso di ernia bilaterali o ernie recidive già operate con approccio open anteriore, è indicata la tecnica ProFlor laparoscopica che consente di ridurre ulteriormente il trauma chirurgico e le complicanze postoperatorie facilitando un recupero pressoché immediato del paziente. (36, 37)
Lo Scaffold Dinamico 3D ProFlor è inserito nell’orifizio erniario nel cui contesto si espande.
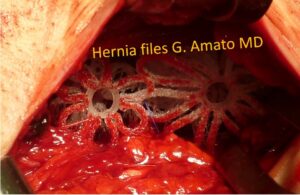
Ampio difetto erniario del pavimento inguinale da ernia combinata tricomponente completamente obliterato con 2 scaffold dinamici 3D ProFlor
Occupato completamente l’orifizio erniario, grazie alla sua espansione centrifuga ProFlor vi si ancora autonomamente e stabilmente, senza che il chirurgo debba usare suture o altri sistemi di fissaggio.
Dopo aver controllato il corretto posizionamento, il chirurgo richiude la ferita, senza punti esterni usando la tecnica di sutura intradermica totale a nodi autoserranti elaborata dal Prof. Amato. (38)
Vantaggi per il paziente
I vantaggi per il paziente sono:
- Comfort postoperatorio molto elevato. Lo scaffold dinamico ProFlor non provoca la formazione di tessuto fibrotico, come le protesi convenzionali. Al contrario, promuove la rigenerazione di tessuto sano al suo interno. In pratica, al posto del difetto erniario, il paziente avrà una porzione di parete addominale riformatasi completamente e naturalmente. Invece, le protesi convenzionali che non sono dinamiche, danno luogo a piastre cicatriziali simili ai calli che durante i movimenti si sfregano sui tessuti inguinali causando discomfort.
- Lo scaffold dinamico ProFlor non necessita punti di sutura perché non va fissata in alcun modo. Questo annulla la possibilità di tensione residua nei tessuti operati e le relative complicanze legate alla lacerazione dei punti di sutura.
- Non si presentano alcune delle complicanze proprie delle protesi convenzionali (restringimento, dislocazione, migrazione, recidiva, discomfort, dolore cronico). (32 – 37)
– Vantaggi per il Chirurgo
I vantaggi per il chirurgo sono:
- Drastica diminuzione dei tempi operatori, soprattutto grazie al veloce posizionamento dello scaffold ProFlor ed al fatto che, essendo autostatico non si perde tempo per fissarlo con suture.
- Facile controllo a distanza di tempo del posizionamento dello scaffold, con un semplice esame ecografico.
- A tutt’oggi la percentuale di recidive è di circa 1% . Non si osservano casi di discomfort o dolore cronico, cioè le complicanze più temute ed a più alto impatto sulla qualità della vita.
- La curva di apprendimento per la tecnica di di riparazione dinamica dell’ernia inguinale con ProFlor è stimata in 5 interventi, quindi molto breve.
– Il Prof. Amato opera a Roma e a Palermo: consultare la sezione contatti
Bibliografia
- Lichtenstein IL, Shulman AG, Amid PK, Montllor MM. The tension-free hernioplasty. Am J Surg. 1989 Feb;157(2):188-93. Amid PK. (2004) Lichtenstein tension-free hernioplasty: Its inception, evolution, and principles Hernia 8: 1–7
- Klosterhalfen B, Junge K, Klinge U. The lightweight and large porous mesh concept for hernia repair. Expert Rev Med Devices 2005;2:103–117
- Zhang W, Zhao Y, Shao X, Cheng T, Ji Z, Li J. Long-Term Follow-Up of Lichtenstein Repair of Inguinal Hernia in the Morbid Patients With Self-Gripping Mesh (ProgripTM). Front Surg. 2021 Oct 15;8:748880.
- Wieser M, Rohr S, Romain B. Inguinal hernia repair using the Lichtenstein technique under local anesthesia (with video). J Visc Surg. 2021 Jun;158(3):276-278
- Yu M, Xie WX, Li S, Wang DC, Huang LY. Meta-analysis of mesh-plug repair and Lichtenstein repair in the treatment of primary inguinal hernia. Updates Surg. 2021 Aug;73(4):1297-1306
- Zwaans WAR, Verhagen T, Wouters L, Loos MJA, Roumen RMA, Scheltinga MRM.Groin Pain Characteristics and Recurrence Rates: Three-year Results of a Randomized Controlled Trial Comparing Self-gripping Progrip Mesh and Sutured Polypropylene Mesh for Open Inguinal Hernia Repair. Ann Surg. 2018 Jun;267(6):1028-1033.
- Amid PK. Causes, prevention, and surgical treatment of postherniorrhaphy neuropathic inguinodynia: Triple neurectomy with proximal end implantation. Hernia 2004;8: 343–349]
- Klinge U, Klosterhalfen B, Muller M, Schumpelick V (1999) Foreign body reaction to meshes used for the repair of abdominal wall hernias. Eur J Surg 65:665–673
- Nienhuijs S, Staal E, Strobbe L, Rosman C, Groenewoud H, Bleichrodt R Chronic pain after mesh repair of inguinal hernia: a systematic review. Am J Surg 2007;194:394–400
- O’Dwyer PJ, Kingsnorth AN, Mohillo RG, Small PK, Lammers B, Horeysee G. Randomized clinical trial assessing impact of a lightweight or heavyweight on chronic pain after inguinal hernia repair. Br J Surg 2005; 92:166-70
- Bande D, Moltó L, Pereira JA, Montes A. Chronic pain after groin hernia repair: pain characteristics and impact on quality of life. BMC Surg. 2020 Jul 6;20(1):147.
- Aasvang E, Kehlet H. Surgical management of chronic pain after inguinal hernia repair. Br J Surg 2005; 92: 795–801
- Amato G, Sciacchitano T, Bell SG, Romano G, Cocchiara G, Lo Monte AI, Romano M. Sphincter-like motion following mechanical dilation of the internal inguinal ring during indirect inguinal hernia procedure. Hernia 2009;13:67–72
- Amato G, Marasa L, Sciacchitano T, Bell SG, Romano G, Gioviale MC, Lo Monte AI, Romano M. Histological findings of the internal inguinal ring in patients having indirect inguinal hernia. Hernia 2009;13:259-62
- Amato G, Ober E, Romano G, Salamone G, Agrusa A, Gulotta G, Bussani R. Nerve degeneration in inguinal hernia specimens. Hernia 2011;15:53-58
- Amato G, Romano G, Salamone G, Agrusa A, Saladino VA, Silvestri F, Bussani R. Damage to the vascular structures in inguinal hernia specimens. Hernia 2012;16:63–67
- Amato G, Agrusa A, Romano G, Salamone G, Gulotta G, Silvestri F, Bussani R. Muscle degeneration in inguinal hernia specimens Hernia 2012;16:327-31
- Amato G, Agrusa A, Romano G, Salamone G, Cocorullo G, Mularo S A, Marasa S, Gulotta G. Histological findings in direct inguinal hernia. Hernia 2013;17:757- 63.
- Amato G, Calò PG, Rodolico V, Puleio R, Agrusa A, Gulotta L, Gordini L, Romano G. The Septum Inguinalis: A Clue to Hernia Genesis? J Invest Surg. 2018;31:1-9
- Amato G, Agrusa A, Rodolico V, Caló PG, Puleio R, Romano G. Inguinal Hernia: The Destiny of the Inferior Epigastric Vessels and the Pathogenesis of the Disease. Surg Technol Int. 2020 Mar 18;36.
- Amato, G. (2022). Pathological Anatomy and Histology of the Herniated Groin. In: Inguinal Hernia: Pathophysiology and Genesis of the Disease. Springer, Cham. https://doi.org/10.1007/978-3-030-95224-2_4
- Amato G, Lo Monte AI, Cassata, Damiano G, Romano G, Bussani R. A new prosthetic implant for inguinal hernia repair: its features in a porcine experimental model. Artificial Organs 2011;35(8):E181–E190
- Amato G. Dynamic implant for inguinal hernia repair in porcine experimental model. A feasibility study. Hernia 2009;13:S1-332
- Amato G, Romano G, Rodolico V, Puleio R, Calò PG, Di Buono G, Cicero L, Romano G, Goetze TO, Agrusa A. Dynamic Responsive Inguinal Scaffold Activates Myogenic Growth Factors Finalizing the Regeneration of the Herniated Groin. J Funct Biomater. 2022 Nov 18;13(4):253
- Amato, G.; Puleio, R.; Romano, G.; Calò, P.G.; Di Buono, G.; Cicero, L.; Cassata, G.; Goetze, T.; Buscemi, S.; Agrusa, A Physiologic Cyclical Load on Inguinal Hernia Scaffold ProFlor Turns Biological Response into Tissue Regeneration Biology, 2023, 12(3), 434
- Amato G, Puleio R., Rodolico V, Agrusa A, Calò PG, Di Buono G. Romano G, Goetze T. Enhanced angiogenesis in the 3D dynamic responsive implant for inguinal hernia repair ProFlor Artificial Organs. 2021;45:933–942.
- Amato G, Romano G, Agrusa A, Marasa S, Cocorullo G, Gulotta G, Goetze T, Puleio R. Biologic response of inguinal hernia prosthetics: a comparative study of conventional static meshes versus 3D dynamic implants. Artif Organs 2015;Jan;39(1)
- Amato G, Romano G, Puleio R, Agrusa A, Goetze T, Gulotta E, Gordini L, Erdas E, Calò P. Neomyogenesis in 3D dynamic responsive prosthesis for inguinal hernia repair. Artif. Organs 2018 Dec;42(12):1216-1223
- Amato G, Agrusa A, Puleio R, Calò PG, Goetze T, Romano G Neo-nervegenesis in 3D dynamic responsive implant for inguinal hernia repair. Qualitative study. International Journal of Surgery Volume 76, April 2020, Pages 114-119
- Amato G, Agrusa, Puleio R, Micci G, Cassata G, Cicero L, Di Buono G, Calò PG, Galia M, Romano G. A regenerative 3D scaffold for inguinal hernia repair. MR imaging and histological cross evidence. Qualitative study International Journal of Surgerythis 2021, 96, 106170
- Amato G. Reply to “A commentary on “A regenerative 3D scaffold for inguinal hernia repair. MR imaging and histological cross evidence. Qualitative study” (Int J Surg 2021;96:106170)
- Dynamic autostatic implant for inguinal hernia repair. Early results in an explorative cohort of patients. Hernia 2010;14:S55-S100
- Amato G, Romano G, Agrusa A, Cocorullo G, Gulotta G, Goetze T. Dynamic inguinal hernia repair with a 3D fixation-free and motion-compliant implant: a clinical study. Surg Technol Int. 2014;24:155-65
- Amato G, Agrusa A, Di Buono G, Calò PG, Cassata G, Cicero L, Romano G. Inguinal Hernia: Defect Obliteration with the 3D Dynamic Regenerative Scaffold Proflor™ Surg Technol Int. 2021 May 20;38:199-205
- Amato G, Romano G, Goetze T, Cicero L, Gulotta E, Calò PG, Agrusa A. Fixation free inguinal hernia repair with the 3D dynamic responsive prosthesis ProFlor: Features, procedural steps and long-term results. International Journal of Surgery Open 2019; 21:34-4
- Amato G, Romano G, Calò PG, Di Buono G, Agrusa A. First-in-man permanent laparoscopic fixation free obliteration of inguinal hernia defect with the 3D dynamic responsive implant ProFlor-E®. Case report. Int J Surg Case Rep 2020;77S(Suppl):S2-S7
- Amato G, Agrusa A, Calò PG, Di Buono G, Buscemi S, Cordova A, Zanghì G, Romano G. Fixation free laparoscopic obliteration of inguinal hernia defects with the 3D dynamic responsive scaffold ProFlor. Scientific Reports 2022, 12(1), 18971
- Amato G. Suture intradermiche totali. G Chir. 2010;1/2:48-54